 何喆 吴永健 阜外心血管病医院
何喆 吴永健 阜外心血管病医院
高血压是世界范围内最常见慢性病,研究表明未来20年内成年人高血压患病率将超过50%。尽管已有很多安全有效的抗高血压药物上市,但目标人群血压达标率仍然很低,约有5~10%的患者对药物无效,即顽固性高血压。顽固性高血压与心血管事件风险正相关,但目前的治疗选择十分有限。经导管肾脏去神经支配术(renal denervation,RDN)是一种新兴技术,可显著且安全地降低顽固性高血压患者交感神经活性以及血压水平。经过几年的发展,结合多个临床试验结果的公布,2013年欧洲心脏病学会(ESC)及欧洲经皮心血管介入协会(EAPCI)专家组联合制定《ESC经导管肾脏去神经支配术专家共识》,从病理生理学、有效性及安全性的临床研究进展、技术操作、患者选择、效益分析以及降压外潜在获益等方面进行论述,为介入医师及相关医务人员提供指导。本文重点就RDN的临床应用进行粗浅解读。
1. RDN患者选择
1.1 顽固性高血压
根据以往证据,入选RDN的受试者均为严重的顽固性高血压患者,即已使用≥3种最大或耐受剂量的降压药物(其中包括利尿剂),收缩压仍>160 mm Hg,(糖尿病患者收缩压>150 mm Hg)。诊室血压较高的患者需行动态血压检查以排除假性高血压。假性顽固性高血压特别见于诊室血压总是高于诊室外血压的患者(平均日间血压<135 mm Hg)。在进行RDN前,应由专业中心的高血压专家对患者进行评估,药物治疗优化以及生活方式确认应作为病情评估的一部分。需要注意的是,盐皮质激素受体拮抗剂(MRA)如醛固酮、依普利酮对顽固性高血压患者特别有效,但鉴于这类药物的长期安全性考虑,特别对于伴有肾功能下降并已经使用肾素血管紧张素系统(RAS)阻滞剂的患者,MRA无效才考虑行RDN的建议有待考察。继发性高血压,包括肾动脉狭窄、嗜铬细胞瘤、阻塞性睡眠呼吸暂停综合征、原发性醛固酮增多症,必须依次排除。
在筛查确定顽固性高血压患者后,还需对患者可行RDN的资格进行核实。基于Symplicity研究排除标准,以下患者应排除以确保RDN操作安全:既往肾动脉介入治疗(球囊成型或支架植入)、肾动脉粥样硬化斑块(定义为肾动脉狭窄>50%)、多支主肾动脉、肾动脉直径<4 mm或长度<20 mm。尽管RDN对于中、重度慢性肾病患者安全有效,但行RDN的患者仍应保留一定肾功能(eGFR≥45 ml/ min/1.73 m2)。此外,药物不良反应强烈或多药抵抗也应作为进行RDN的需考虑因素之一。图1为目前推荐的RDN筛查流程。
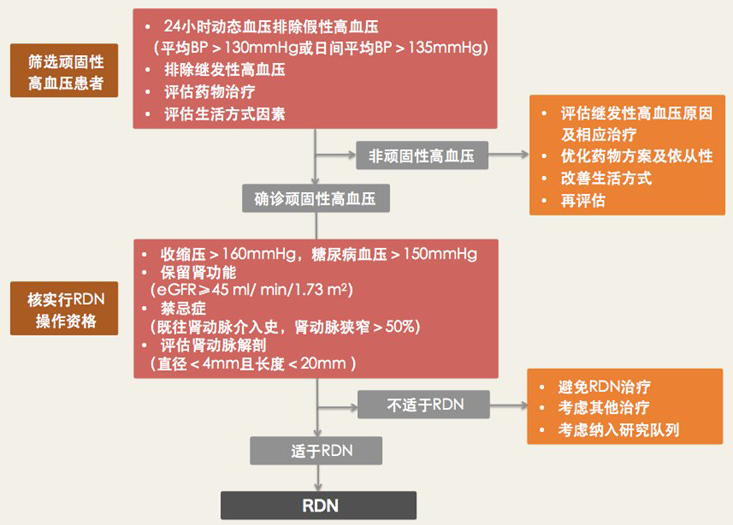
图1 RDN筛查流程
1.2降压外其他获益
RDN除降血压外的其他应用多处于预实验阶段,包括糖代谢、心脏形态及功能改变、心律失常、心力衰竭、终末期器官损伤等交感神经过度激活性疾病。
1.2.1 糖尿病和胰岛素抵抗
交感神经系统过度激活是胰岛素抵抗、代谢综合征的重要原因,与中心性肥胖以及进展为糖尿病风险相关。同时,胰岛素抵抗和高胰岛素血症的存在也会进一步激活交感神经系统。在一项研究RDN对顽固性高血压患者糖代谢影响的预实验中,RDN术后3个月,空腹血糖、空腹胰岛素和糖耐量实验2小时后血糖浓度均显著降低,胰岛素敏感性显著提高,而对照组无明显改变。另一项针对阻塞性呼吸睡眠暂停综合征患者的实验也验证这一结论。在个案报道中,1例心力衰竭合并糖尿病患者,已采用强化胰岛素治疗4年,在RSD术后6个月,减少并最终停止胰岛素治疗。2例多囊卵巢综合症--表现为肥胖、血压升高、胰岛素抵抗的患者,RSD后3个月在体重无明显减轻情况下,胰岛素抵抗显著改善。关于RDN对糖代谢影响持续的时间以及针对糖尿病患者的效果还需进一步研究。
1.2.2 心脏效应
合并左室肥厚的顽固性高血压患者行RSD后1月和6月时血压显著下降,左室质量、射血分数等参数也明显改善。6例血压未显著改善(下降≤10 mm Hg)患者中,5例也出现左室肥厚逆转,提示其改善左室肥厚的作用独立于降压效果。首个将RSD应用于慢性心力衰竭研究的初步结果显示,患者RSD术后6个月六分钟步行距离较术前显著增加,心力衰竭症状得到改善,而血压、肾功能没有变化,也没有引起有症状的血液动力学改变。多中心随机对照研究RE-ADAPT-CHF将在100名慢性心力衰竭患者中进一步证实RDN的效果,并提供更多信息。
1.2.3 慢性肾病
大量证据表明,交感神经兴奋是慢性肾病的特征,导致高血压及肾脏功能的进行性下降。在Symplicity HTN试验中,肾功能不全(eGFR<45 ml/ min/1.73 m2)患者被排除,但一个纳入15名中、重度慢性肾病(平均eGFR 31 ml/ min/1.73 m2)的研究显示,RDN 6个月后血压降低而GFR没有恶化,提示RSD在中、重度肾功能不全患者中应用的可行性。
[1] [2] [3] 下一页